 ホルター心電図
ホルター心電図

ホルター心電図
ホルター心電図で分かること
ホルター心電図は、小型の心電計を身につけて、長時間にわたり心電図を記録する検査です。通常、不整脈などは夜や早朝に多く見られるものです。しかし、通常院内で行われる心電図検査は長くて1分程度の短時間のため、症状の原因となる心電図変化を捉えることができません。そこで、このホルター心電図(別名:24時間心電図)で実生活の中で心電図を記録し続けるのです。
日常生活で不整脈や心筋虚血が起こっているかどうかが分かります。また、最高、最低心拍数や不整脈の種類、数、発生時間や心拍数の詳細の記録がとれるので、不整脈の診断やペースメーカーの機能評価、薬物治療効果を判定することができます。
日常生活で不整脈や心筋虚血が起こっているかどうかが分かります。また、最高、最低心拍数や不整脈の種類、数、発生時間や心拍数の詳細の記録がとれるので、不整脈の診断やペースメーカーの機能評価、薬物治療効果を判定することができます。
検査方法
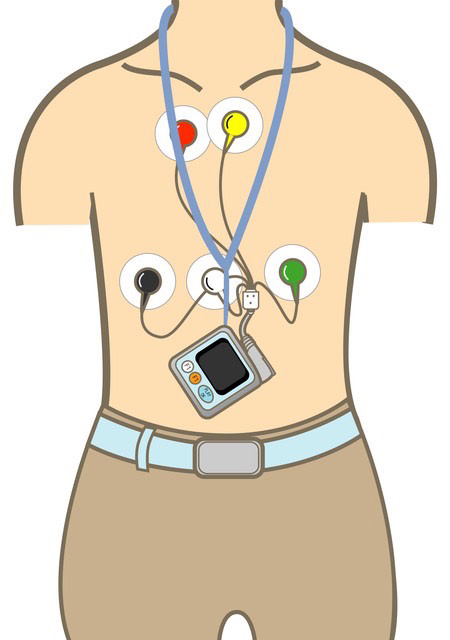
電極を胸の上に数カ所貼り付け、記録するための機器(心電計)を腰や胸部にベルトやネックストラップで固定し、その間を細いコードで接続します。検査は24時間、寝ている間も続けていただきます。
検査が終わりましたら、記録された心電図を解析・診断し、結果を説明させていただきます。特別な場合を除き取り外し日に結果を説明しております。
検査が終わりましたら、記録された心電図を解析・診断し、結果を説明させていただきます。特別な場合を除き取り外し日に結果を説明しております。
注意事項
日中
下図のように、機械を体に装着しますので、検査当日、女性の方はワンピースや後ろ開きの服は避けてください。また、検査中は入浴、シャワー等はできませんのでご承知おきください。
下図のように、機械を体に装着しますので、検査当日、女性の方はワンピースや後ろ開きの服は避けてください。また、検査中は入浴、シャワー等はできませんのでご承知おきください。
就寝時
機器は携帯したまま寝てください。できるだけうつぶせにならないようにしてください。
電気毛布は使用しないでください。
就寝時や着替えるときには、誘導コードを引っ張らないように注意してください。
機器は携帯したまま寝てください。できるだけうつぶせにならないようにしてください。
電気毛布は使用しないでください。
就寝時や着替えるときには、誘導コードを引っ張らないように注意してください。
放っておくと怖い心房細動!
心房細動は不整脈の一種で、心臓がけいれんするように小刻みに震える症状です。
国内の心房細動患者は70万人以上と推定され、将来的には100万人を突破すると予想されています。これは、まさに日本の人口の1%に迫る数です。※1
脳梗塞をひきおこす確率が5倍高い
心房細動になると心臓の中の血液の流れがよどみ、それによって血のかたまり(血栓)ができやすくなります。この血栓が血流に乗って脳に運ばれ血管を詰まらせるのが脳梗塞です。
心房細動がある人は心房細動がない人に比べて、脳梗塞を発症する確率が約5倍高いと言われています。
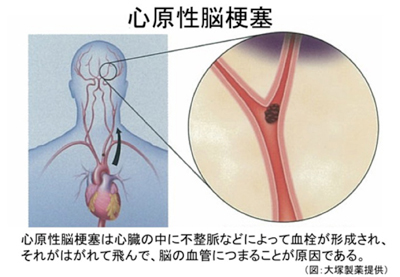
特に、心房細動によって引き起こされる脳梗塞は「心原性脳梗塞」と呼ばれ、その他の脳梗塞(「アテローム血栓性脳梗塞」や「ラクナ梗塞」など)と比べて、突然大きな血管が詰まるために重症になりやすかったり重篤な後遺症を残したりすることが知られています。
国内の心房細動患者は70万人以上と推定され、将来的には100万人を突破すると予想されています。これは、まさに日本の人口の1%に迫る数です。※1
脳梗塞をひきおこす確率が5倍高い
心房細動になると心臓の中の血液の流れがよどみ、それによって血のかたまり(血栓)ができやすくなります。この血栓が血流に乗って脳に運ばれ血管を詰まらせるのが脳梗塞です。
心房細動がある人は心房細動がない人に比べて、脳梗塞を発症する確率が約5倍高いと言われています。
特に、心房細動によって引き起こされる脳梗塞は「心原性脳梗塞」と呼ばれ、その他の脳梗塞(「アテローム血栓性脳梗塞」や「ラクナ梗塞」など)と比べて、突然大きな血管が詰まるために重症になりやすかったり重篤な後遺症を残したりすることが知られています。
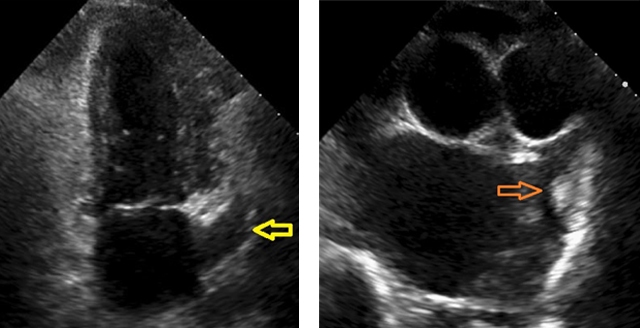
血栓が出来る場所は、具体的には左房に付着している左心耳という場所になります。左心耳の観察には経食道心エコーという特殊なエコーで検査する事がスタンダードですが、当院では通常の径胸壁心エコーでの観察も行なっております。
実際の症例を提示します。左が発作性心房細動の方のエコー図で通常より大きめの左心耳ですが血栓は認めません。右は慢性心房細動で左心耳に血栓を認めた方の図で、左心耳内に白く輝いている(エコー輝度の高い)血栓を認め、直ちに抗凝固剤を導入し血栓の溶解を行いました。
実際の症例を提示します。左が発作性心房細動の方のエコー図で通常より大きめの左心耳ですが血栓は認めません。右は慢性心房細動で左心耳に血栓を認めた方の図で、左心耳内に白く輝いている(エコー輝度の高い)血栓を認め、直ちに抗凝固剤を導入し血栓の溶解を行いました。
5年間で約25%が慢性化
心房細動のさらに注意しなければならない点に、心房細動の慢性化があります。
心房細動を発症した初期は、短時間だけ起きて元に戻る「発作性心房細動」と呼ばれます。それに対して、ずっと持続している心房細動は「慢性心房細動」と呼ばれます。
心房細動は進行疾患であり、発作性心房細動を5年放置すると約25%が慢性心房細動に移行する可能性があると言われています。※2
では、なぜ慢性心房細動が怖いかというと、その治療方法が確立されていないからです。例えば、不整脈の治療に除細動器がよく用いられますが、慢性心房細動の場合は病態を悪化させてしまう可能性が報告されています。また、血管にカテーテルを入れるアブレーション治療においても、慢性心房細動の患者様に対する手術方法が確立されておらず、成功率も低いと言われています。
慢性心房細動に移行する前に、しっかりと検査を受けて早期発見・早期治療を行うことが大切です。
※1 心房細動治療(薬物)ガイドライン(2008年改訂版)より
※2 Revolution心房細動に出会ったら 山下武志著 より
心房細動を発症した初期は、短時間だけ起きて元に戻る「発作性心房細動」と呼ばれます。それに対して、ずっと持続している心房細動は「慢性心房細動」と呼ばれます。
心房細動は進行疾患であり、発作性心房細動を5年放置すると約25%が慢性心房細動に移行する可能性があると言われています。※2
では、なぜ慢性心房細動が怖いかというと、その治療方法が確立されていないからです。例えば、不整脈の治療に除細動器がよく用いられますが、慢性心房細動の場合は病態を悪化させてしまう可能性が報告されています。また、血管にカテーテルを入れるアブレーション治療においても、慢性心房細動の患者様に対する手術方法が確立されておらず、成功率も低いと言われています。
慢性心房細動に移行する前に、しっかりと検査を受けて早期発見・早期治療を行うことが大切です。
※1 心房細動治療(薬物)ガイドライン(2008年改訂版)より
※2 Revolution心房細動に出会ったら 山下武志著 より


